Blokada nerwu kulszowego z dostępu przedniego
 Nerw kulszowy jest najpotężniejszym nerwem ludzkiego organizmu i składa się z dwóch pni nerwowych: nerwu piszczelowego oraz nerwu strzałkowego wspólnego, objętych wspólną pochewką łącznotkankową (ang. perineural sheath). Wywodzi się z gałęzi brzusznych nerwów rdzeniowych od L4 do S3 i unerwia grupę mięśni zginaczy uda, a także goleń oraz stopę, poza przyśrodkowym fragmentem podudzia, który zaopatrywany jest czuciowo przez nerw udowo-goleniowy (gałąź n. udowego).
Nerw kulszowy jest najpotężniejszym nerwem ludzkiego organizmu i składa się z dwóch pni nerwowych: nerwu piszczelowego oraz nerwu strzałkowego wspólnego, objętych wspólną pochewką łącznotkankową (ang. perineural sheath). Wywodzi się z gałęzi brzusznych nerwów rdzeniowych od L4 do S3 i unerwia grupę mięśni zginaczy uda, a także goleń oraz stopę, poza przyśrodkowym fragmentem podudzia, który zaopatrywany jest czuciowo przez nerw udowo-goleniowy (gałąź n. udowego).
Wskazania:
- Zabiegi w obrębie stawu kolanowego i podudzia.
- Analgezja po dużych zabiegach kolana.
- Brak możliwości ułożenia pacjenta w pozycji na boku lub na brzuchu (np. ze względu na ból, zmiany urazowe, obecność zewnętrznego unieruchomienia)
Przeciwwskazania:
Bezwzględne:
- Odmowa pacjenta.
- Infekcja w miejscu wkłucia.
- Uczulenie na środki miejscowo znieczulające.
Względne:
- Brak możliwości współpracy z pacjentem.
- Koagulopatie.
- Deficyty neurologiczne w obrębie obszaru zaopatrywanego przez splot lędźwiowo-krzyżowy.
Ułożenie pacjenta:
- Pacjent w pozycji leżącej, w ułożeniu na plecach, znieczulana kończyna lekko odwiedziona w stawie biodrowym, jeżeli to możliwe, z nieznacznym zgięciem w stawie biodrowym i kolanowym.
Wybór głowicy:
- Nerw kulszowy w przypadku dostępu przedniego zlokalizowany jest dość głęboko (najczęściej na głębokości 6-8 cm), dlatego tez typowo wykorzystujemy głowicę typu convex.
- W przypadku pacjentów pediatrycznych możemy zastosować głowicę liniową.
Lokalizacja i sonoanatomia:
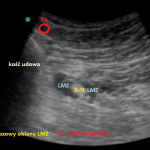
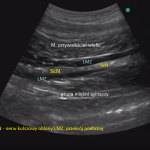
- W celu lokalizacji nerwu głowicę USG Convex przykładamy w płaszczyźnie poprzecznej na przednio przyśrodkowej bliższej powierzchni uda.
- W dostępie przednim, nerw kulszowy leży na poziomie krętarza mniejszego, przyśrodkowo od kości udowej, w przedziale powiezionym pomiędzy mięśniem przywodzicielem wielkim od przodu, a grupą mięśni zginaczy (m. półbłoniasty, półsciegnisty i biceps).
- Nerw w obrazie USG jest strukturą hiperechogeniczną, o wrzecionowatym kształcie w przekroju poprzecznym, zwykle położony jest na głębokości 6 – 8 cm.
- Bardzo ważnym elementem lokalizacji jest dobranie odpowiedniego kąta skanowania z uwagi na anizotropię nerwu.
Kliknij na galerie aby powiększyć
Technika wykonania blokady:
- W zależności od preferencji możemy wybrać technikę in plane jak również out of plane, która jest zalecana ze względu na dość długą drogę prowadzenia igły.
- W przypadku techniki in plane igłę, w zależności od warunków anatomicznych, możemy wprowadzać zarówno od strony przyśrodkowej jak i bocznej. Wprowadzając igle od strony bocznej zwykle napotykamy jednak przeszkodę w postaci kości udowej.
- Przed wykonaniem blokady polecamy wykorzystanie opcji color Doppler, tak aby mieć pewność, iż na linii drogi igły nie znajdują się naczynia udowe.
- W trakcie wprowadzania igły należy podawać bolusy po 0,5 ml 5% glukozy co 2 – 3 cm, celem określenia pozycji końcówki igły, poprzedzane częstymi aspiracjami.
- Użycie stymulatora może ułatwić lokalizację nerwu zwłaszcza jeśli jakość obrazu USG nie daje nam pewność co do prawidłowej jego identyfikacji oraz zwiększa bezpieczeństwo blokady.
- LMZ deponujemy w przedziale powięziowym, w obrębie którego zlokalizowany jest nerw bezpośrednio pod zewnętrzną pochewkę lącznotkankową nerwu (perineural sheath), tak aby uzyskać okrężna dystrybucję (podczas przechodzenia przez pochewkę najczęściej czuć charakterystyczny spadek oporu).
- Przy prawidłowym połozeniu końcówki igły (poniżej pochewki zewnetrznej) najczęściej wystarcza pojedyncza iniekcja całej dawki LMZ bez konieczności przekłuwania igły.
Kliknij na galerie aby powiększyć
Dawka leku miejscowo znieczulającego:
- Zwykle wystarcza ok. 15 – 25 ml LMZ (2% lignokaina, 0,25% bupiwakaina bądź 0,375% ropiwakaina).
- Ciągła blokada: niewskazana – wymaga użycia długiej igły, implantacja cewnika pod kątem bliskim 90 stopni, w niewygodnym miejscu – przyśrodkowa część uda.
- Dawka u pacjentów pediatrycznych: średnio 0,2 – 0,5 ml/kg 0,2% ropiwakainy bądź 0,25% bupiwakainy.
- Należy pamiętać, iż przy wykorzystaniu długodziałąjacych LMZ proksymalna blokada nerwu kulszowego, może skutkować przedłużona blokada czuciową i ruchową (nawet do 72 h!!!).
Uwagi:
- Przy połączonej blokadzie nerwu udowego i kulszowego, zalecane jest najpierw zablokowanie nerwu udowego, skutkujące znieczuleniem w obszarze toru wprowadzania igły.
- Z uwagi na duże ryzyko niedokrwienia nerwu w tej lokalizacji należy unikać stosowania adrenaliny oraz jeśli to możliwe opaski uciskowej.
Powikłania:
- Toksyczna reakcja na środki miejscowo znieczulające.
- Powikłania neurologiczne związane z mechanicznym uszkodzeniem nerwu.
- Krwiak w miejscu wkłucia.
- Powikłania infekcyjne.
Autor: A.Cugowski, W. Gola