Blokada splotu ramiennego – dostęp nadobojczykowy
Blokadę splotu ramiennego w okolicy nadobojczykowej wykonujemy na poziomie podziału pni splotu ramiennego.
Wskazania:
- Zabiegi w obrębie ramienia, stawu łokciowego, przedramienia i ręki.
Przeciwwskazania:
Bezwzględne:
- Odmowa pacjenta.
- Infekcja w miejscu wkłucia.
- Uczulenie na LMZ.
- Ciężkie schorzenia układu oddechowego z uwagi na ryzyko porażenia nerwu przeponowego.
Względne:
- Brak możliwości współpracy z pacjentem.
- Koagulopatie.
- Deficyty neurologiczne w obrębie obszaru zaopatrywanego przez splot ramienny.
Zalety:
- Struktury nerwowe znajdują się bardzo powierzchownie.
- Szybki początek wystąpienia blokady.
- Dobra tolerancja opaski uciskowej.
Wady:
- Dość duże ryzyko uszkodzenia struktur nerwowych.
- Ryzyko nakłucia opłucnej.
- Wysokie ryzyko (ok. 40-50%) jednostronnego porażenia przepony.
- Często konieczność użycia głowicy o mniejszym czole (problemy z dostępem) – dzieci i osoby szczupłe.
- Dość często niepełna blokada w obrębie przyśrodkowej części ramienia i przedramienia (zakres unerwienia pnia dolnego).
Ułożenie pacjenta:
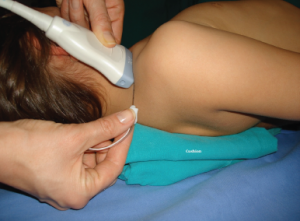
- Pacjent w ułożeniu na plecach z lekko uniesioną górną połową ciała, głowa skierowaną w stronę przeciwną do wykonywanej blokady, znieczulana kończyna w położeniu neutralnym. Pod bark po stronie operowanej możemy podłożyć „wałek” co niekiedy polepsza dostęp do okolicy nadobojczykowej (Ryc. poniżej).
Lokalizacja i sonoanatomia:
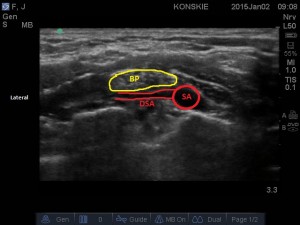
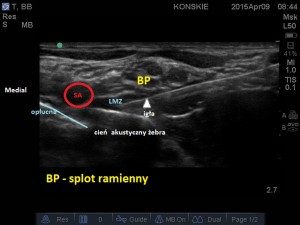
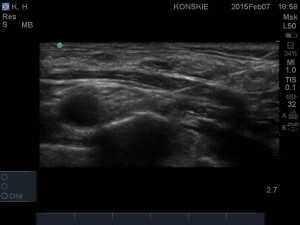
- W celu lokalizacji splotu ramiennego liniową głowicę USG przykładamy w okolicy dołu nadobojczykowego w płaszczyźnie poprzecznej, równolegle do obojczyka. W celu optymalizacji obrazu konieczna jest zwykle niewielka zmiana ułożenia głowicy, zmiana kąta skanowania oraz niewielka rotacja. Staramy się uwidocznić tętnicę podobojczykową, która spoczywa na pierwszym żebrze (żebro w obrazie USG jest hiperechogeniczną strukturą z cieniem akustycznym poniżej). Splot ramienny odnajdujemy bocznie i nieco płycej w stosunku do tętnicy. Przybiera on kształt skupiska drobnych hipoechogenicznych okrągłych struktur (tzw. „kiść winogron”), otoczonych hiperechogeniczną powięzią naczyniowo-nerwową. W obrazie ultrasonograficznym tuż poniżej struktur naczyniowo-nerwowych widzimy także hiperechogeniczny linijny artefakt opłucnej, który w odróżnieniu od żebra nie daje cienia akustycznego.
- Należy także pamiętać o tętnicy grzbietowej łopatki, która dość często (wg różnych źródeł nawet w 50% przypadków!!! ) przebiega w obrębie splotu ramiennego w okolicy nadobojczykowej. Dobrą praktyką jest więc rutynowe używanie opcji color Doppler, co może pomóc w uniknięciu donaczyniowego podania LMZ czy nakłucia tętnicy z powstaniem krwiaka uciskającego struktury nerwowe.
Kliknij na galerię aby powiększyć
- Lokalizacja splotu ramiennego – dostęp nadobojczykowy.
- Sonoanatomia splotu ramiennego w okolicy nadobojczykowej
- Sonoanatomia splotu ramiennego w okolicy nadobojczykowej, SA – tętnica podobojczykowa
- Sonoanatomia splotu ramiennego – dostęp nadobojczykowy
- Splot ramienny w okolicy nadobojczykowej. Tętnica grzbietowa łopatki
- Splot ramienny w okolicy nadobojczykowej. Tętnica grzbietowa łopatki (DSA)
- Tętnica grzbietowa łopatki w color Doppler
Technika wykonania blokady:
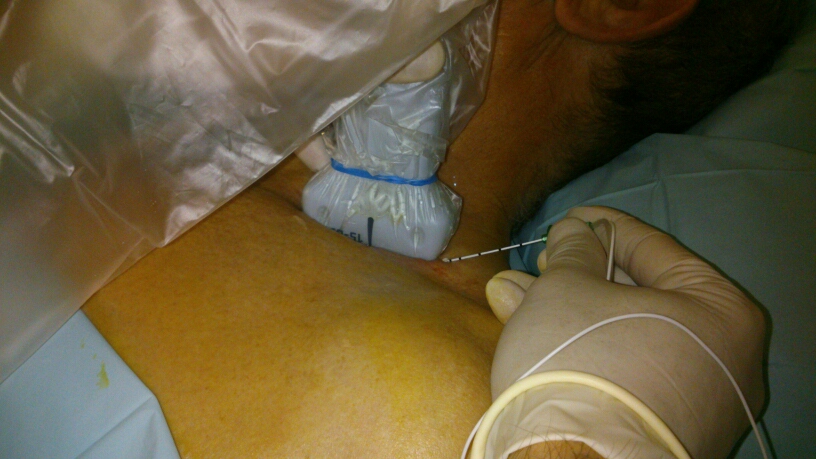
- Po uwidocznieniu splotu igłę kierujemy od strony bocznej techniką in plane. Po wprowadzeniu igły w okolicę splotu możemy poczuć charakterystyczny spadek oporu związany z przebiciem pochewki naczyniowo-nerwowej, którą otoczony jest splot. Gdy używamy stymulatora nerwów najczęściej po przebiciu pochewki pojawia się stymulacja ruchowa w obrębie kończyny. Aby potwierdzić prawidłowe położenie końcówki igły, po próbie aspiracji, podajemy niewielką objętość leku (1-2ml), uważnie obserwując jego rozprzestrzenianie się. Polecaną techniką wykonania blokady jest podanie kilku bolusów LMZ w różne miejsca w obrębie splotu tak aby uzyskać okrężną dystrybucję leku. Zwykle pierwszy bolus LMZ podajemy „pod” splot, co powoduje, iż struktury nerwowe przesuwają się bardziej powierzchownie co ułatwia nam dalsze wykonywanie blokady. W piśmiennictwie można znaleźć technikę podawania dodatkowej dawki środka miejscowo znieczulającego pomiędzy tętnice podobojczykową a I żebro, co ma powodować lepszą blokadę w obrębie struktur nerwowych wywodzących się z pnia dolnego. Metoda ta obarczona jest jednak większym ryzykiem nakłucia opłucnej.
Kliknij na galerię aby powiększyć
Zeskanuj poniższy QR kod aby wyświetlić film
- Android
- iPhone
Ciągłą blokada splotu ramiennego:
- Wskazania to prowadzenie analgezji po dużych zabiegach w obrębie dystalnej części ramienia oraz przedramienia.
- Poleca się wykonywanie blokady z wykorzystaniem techniki in plane z implantacją cewnika w bezpośredniej okolicy splotu, najlepiej pomiedzy splotem a pierwszym żebrem.
- Do infuzji zaleca się wykorzystywanie pomp elastomerycznych co zwiększa mobilność pacjenta i ułatwia rehabilitację.
Dawka środka miejscowo znieczulającego:
- Do blokady „single shot” zwykle wystarcza ok. 15-25 ml LMZ (0,5% Ropiwakaina, 0,5% Bupiwakaina lub 2% Lignokaina).
- Ciągła blokada: w naszym ośrodku stosowana jest najczęściej podaż ciągła 0,125 – 0,2% bupiwakainy, przepływ – 4 – 8 ml/h, bolus 3 – 5 ml, lock-out 20 – 60 min (pompa PCA) bądź ciągła podaż LMZ z wykorzystaniem pompy elastomerycznej.
- Dawka u pacjentów pediatrycznych: średnio 0,2 – 0,5 ml/kg 0,2 % ropiwakainy bądź 0,25% bupiwakainy.
Powikłania:
- Odma opłucnowa (bardzo rzadkie powikłanie przy wykorzystaniu USG, w celu zminimalizowanie ryzyka zaleca się używanie igieł o długości nie większej niż 5 cm oraz wykorzystywanie techniki in plane).
- Jednostronne porażenie przepony nie powodujące klinicznie znaczącej redukcji pojemności życiowej płuc- ryzyko szacowne na ok 50%.
- Jednostronne porażenie przepony z objawami pogorszenia czynności płuc – ok. 1% przypadków.
- Zespół Hornera (ok. 1%).
- Nakłucie i uszkodzenie struktur nerwowych.
- Nakłucie tętnicy z powstaniem krwiaka.
- Powikłania infekcyjne.
- Toksyczna reakcja na leki miejscowo znieczulające.
Kliknij na poniższą galerię aby wyświetlić tutorial z blokady
Uwagi:
- Przyśrodkowa 1/3 bliższa ramienia czuciowo unerwiona jest poprzez nerwy międzyżebrowo-ramienne (gałęzie brzuszne nerwów rdzeniowych z segmentu Th2). Przy zabiegach obejmujących ten fragment ramienia konieczne jest uzupełnienie blokady nadobojczykowej o wykonanie podskórnego wału z LMZ (około 10-12 ml) w okolicy szczytu pachy (Film poniżej).
Przydatne artykuły:
- Kapral, S., Krafft, P., Eibenberger, K., Fitzgerald, R., Gosch, M. & Weinstabl, C. Ultrasound-‐guided supraclavicular approach for regional anesthesia of the brachial plexus. Anesthesia and analgesia 78, 507–13 (1994).
- Muhly, W. T. & Orebaugh, S. L. Sonoanatomy of the vasculature at the supraclavicular and interscalene regions relevant for brachial plexus block. Acta anaesthesiologica Scandinavica 55, 1247–53 (2011).
- Bigeleisen, P. E. Anatomical variations of the phrenic nerve and its clinical implication for supraclavicular block. British Journal of Anaesthesia 91, 916–917 (2003).