Blokada nerwu promieniowego na poziomie ramienia
Nerw promieniowy wywodzi się z pęczka tylnego splotu ramiennego (C5-Th1) i jest najgrubszym nerwem kończyny górnej. W okolicy ramienia po wydostaniu się z dołu pachowego n. promieniowy okrąża od tyłu kość ramienną, gdzie biegnie w bruździe n. promieniowego, przykryty przez mięsień trójgłowy ramienia, przechodząc na stronę boczną ramienia, w okolicy jednej trzeciej dalszej wciska się pomiędzy głowę boczną mięśnia trójgłowego a mięsień dwugłowy.
Wskazania:
- Zabiegi i analgezja po zabiegach w obrębie przedramienia, nadgarstka i ręki.
- „Blokada ratunkowa” – przy niepełnej blokadzie wykonywanej na wyższym poziomie.
Przeciwwskazania:
Bezwzględne:
- Odmowa pacjenta
- Infekcja w miejscu wkłucia
- Uczulenie na środki miejscowo znieczulające
Względne:
- Brak możliwości współpracy z pacjentem
- Koagulopatie
- Deficyty neurologiczne w obrębie obszaru zaopatrywanego przez splot ramienny
Zalety:
- Bezpieczna blokada (relatywnie niskie ryzyko powikłań neurologicznych)
- Łatwa w wykonaniu
- Relatywnie niskie ryzyko LAST (stosujemy niewielkie objętości LMZ)
- Długi czas trwania analgezji
Wady:
- Długi czas do wystąpienia pełnej blokady
Ułożenie pacjenta:
- Pacjent w łożeniu na plecach, kończyna górna przywiedziona, zgięta pod kątem 90 stopni w stawie łokciowym.
Lokalizacja i sonoanatomia:
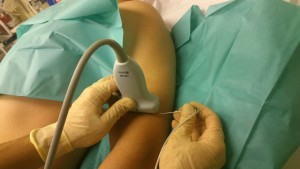
- Liniową głowicę USG przykładamy w płaszczyźnie poprzecznej w jednej trzeciej dalszej ramienia, po stronie bocznej.
- W obrazie ultrasonograficznym nerw promieniowy przybiera kształt trójkątnego hiperechogenicznego tworu, położonego pomiędzy mięśniem trójgłowym a głową boczną mięśnia dwugłowego.
Kliknij na galerię aby powiększyć
- Sonoanatomia nerwu promieniowego (okolica jedna trzecia dalsza ramienia)
- Sonoanatomia nerwu promieniowego (jedna trzecia dalsza ramienia) , RN – nerw promieniowy
Technika wykonania blokady:
- Technika in-/out-of-plane.
- Blokadę należy wykonywać jak najbardziej proksymalnie, jeszcze przed odejściem nerwu skórnego tylnego przedramienia.
- Lek miejscowo znieczulający należy zdeponować w przedziale powięziowym pomiędzy mięśniem dwugłowym a tricepsem, tak aby uzyskać okrężną dystrybucję anestetyku.
- Blokada nerwu promieniowego na poziomie jednej trzeciej dalszej ramienia. Technika out of plane
- Blokada nerwu promieniowego na poziomie jednej trzeciej dalszej ramienia. Technika in plane
- W trakcie blokady polecamy wykorzystanie stymulatora co ułatwia lokalizację nerwu oraz zwiększa bezpieczeństwo procedury. Zbliżając końcówkę igły do nerwu możemy obserwować odpowiedź ruchową z zakresu jego unerwienia: prostowanie nadgarstka oraz palców, odwracanie przedramienia.
Dawka LMZ:
- Zwykle wystarcza od 3 do 5 ml leku. W zależności od potrzeb i rodzaju zabiegu używamy 2% Lignokainy, 0,2 – 0,5% Bupiwakainy lub 0,5% ropiwakainy.
Powikłania:
- Nakłucie i uszkodzenie mechaniczne nerwu
- Nakłucie tętnicy z powstaniem krwiaka
- Powikania infekcyjne
- Reakcja toksyczna na środki miejscowo znieczulające (relatywnie małe ryzyko z uwagi stosowanie niewielkich objętości leku)
Uwagi:
- Boczna i przyśrodkowa część przedramienia czuciowo zaopatrywana jest przez odpowiednio: nerw skórny boczny przedramienia (gałąź nerwu mięśniowoskórnego) oraz skórny przyśrodkowy przedramienia. Należy zatem pamiętać, iż przy zabiegach w obrębie przedramienia konieczne jest dodatkowe wykonanie podskórnego „wału” z LMZ w celu blokady włókien obu nerwów.